子宮肌瘤多大要開刀?一般來說,若肌瘤超過 5~6 公分並伴隨明顯不適,或影響子宮結構與生育功能,就可能需要考慮手術介入。但實際上,醫師在評估是否需要手術時,並不只看肌瘤大小,還會綜合判斷症狀嚴重程度、肌瘤生長的位置,以及是否干擾備孕或懷孕計畫。
這篇文章將帶妳了解判斷是否需要子宮肌瘤手術的 3 大關鍵因素,同時整理常見治療方式,包括手術與非手術療法,幫助妳釐清目前的身體狀況與治療需求,並與醫師評估最適合的備孕或治療時機。
子宮肌瘤多大要開刀?3 大關鍵因素比尺寸更重要
在門診中,醫師確實經常被問到:「子宮肌瘤多大要開刀?」但從臨床角度來看,單看肌瘤的公分數,其實不足以判斷是否需要進行子宮肌瘤手術。醫師評估介入治療的時機,會更重視肌瘤是否已經造成明顯症狀、影響子宮結構,或干擾生育計畫。因此,是否需要手術,通常會從以下 3 個方向綜合評估:
▌子宮肌瘤手術判斷 1:症狀嚴重度
如果肌瘤直徑大於 5~6 公分,且經血量過多、痛經、腹脹感、貧血,甚至壓迫性的不適,如頻尿、便祕、下背痛等,或是一年內持續以超音波追蹤發現增長 2~3 公分以上,尤其是停經後仍在變大,就會建議考慮手術介入。臨床更重視連續影像趨勢,建議每 3~6 個月回診追蹤尺寸走向。此外,如果血紅素低於 10 g/dL,或肌瘤導致受孕困難、反覆流產,醫師也會傾向及早處理。
▌子宮肌瘤手術判斷 2:肌瘤位置
子宮肌瘤的生長位置,會直接影響身體的反應與治療建議。例如,長在子宮黏膜下層的肌瘤,容易導致大量出血,並影響胚胎著床,是造成不孕的常見原因;若位於子宮肌層內,可能會使子宮腔變形,影響月經規律與受孕能力。即使是生長在子宮外側的漿膜下肌瘤,若體積過大,也可能壓迫到膀胱或腸道,造成生活不適。
▌子宮肌瘤手術判斷 3:生育計畫
是否有懷孕的打算,也會影響子宮肌瘤的治療決策。如果肌瘤影響到子宮腔結構或胚胎著床的位置,即使尺寸不大,醫師也可能會建議手術處理,以提升自然懷孕或試管植入的成功率;相反地,若無生育需求、症狀輕微,則可考慮觀察或採取其他治療方式。

子宮肌瘤手術必要嗎?不同狀況解析
為了幫助妳更清楚評估是否需要接受子宮肌瘤手術,TFC 整理了以下 3 種在臨床上常見的情況。透過這些情境說明,妳可以更有方向地思考自己目前的狀況,並與醫師討論出最合適的治療策略:
▌子宮肌瘤案例 1:小肌瘤但影響明顯
雖然肌瘤僅有 3 公分,但如果長在子宮黏膜下層,容易刺激內膜,造成經血量增加,甚至引發貧血。這類肌瘤即使尺寸不大,對生活品質和健康影響也很明顯,通常會建議手術切除。
▌子宮肌瘤案例 2:大肌瘤但症狀輕微
肌瘤直徑達 7 公分,但若位於子宮外側漿膜層,且沒有壓迫、疼痛或月經異常等症狀,屬於低風險狀況。這時可以考慮觀察追蹤,與醫師討論後定期回診即可,未必需要馬上手術。
▌子宮肌瘤案例 3:中等肌瘤合併不孕問題
肌瘤約 5 公分,生長在子宮肌層內,可能改變子宮腔結構、影響胚胎著床。若正在面對不孕問題,醫師通常會評估是否介入處理,以提升自然受孕或試管療程的成功率。
※TFC 小提醒:以上案例僅供參考,實際是否需要開刀,仍須由專業醫師根據個人狀況進行完整評估與診斷。
子宮肌瘤手術會影響生育嗎?不同手術方式的生育考量
對有懷孕計劃的女性來說,進行子宮肌瘤手術是否會影響生育,主要取決於手術方式,以及肌瘤的位置、數量與侵犯範圍。以下 TFC 整理出 2 種常見手術類型,說明它們在保留生育功能方面的差異與評估重點:
▌子宮肌瘤手術 1:子宮肌瘤剔除術
這種手術方式適合想保留子宮、未來仍有懷孕計畫的女性。手術目標是完整切除肌瘤,同時保留子宮結構,依肌瘤的大小、數量與位置不同,醫師可能會選擇腹腔鏡、子宮鏡或傳統剖腹方式進行。
術後需要給子宮一段時間修復,通常建議休養 3~6 個月再開始備孕,讓子宮組織有充分的恢復時間。若肌瘤靠近子宮腔,或切除部位縫合較深,為降低孕期子宮破裂的風險,醫師可能會建議日後採剖腹產生產。
▌子宮肌瘤手術 2:子宮全切除術
如果肌瘤反覆復發、數量較多,或已確定無生育需求,醫師可能會建議進行子宮全切除手術,從根本上解決肌瘤問題。這是目前唯一能杜絕肌瘤再發的方式,但同時也代表未來將無法再懷孕。是否進行子宮全切除術,需要綜合考量年齡、生育規劃、整體健康與心理狀況,並與醫師充分討論後再做決定。
▌子宮肌瘤手術比較表
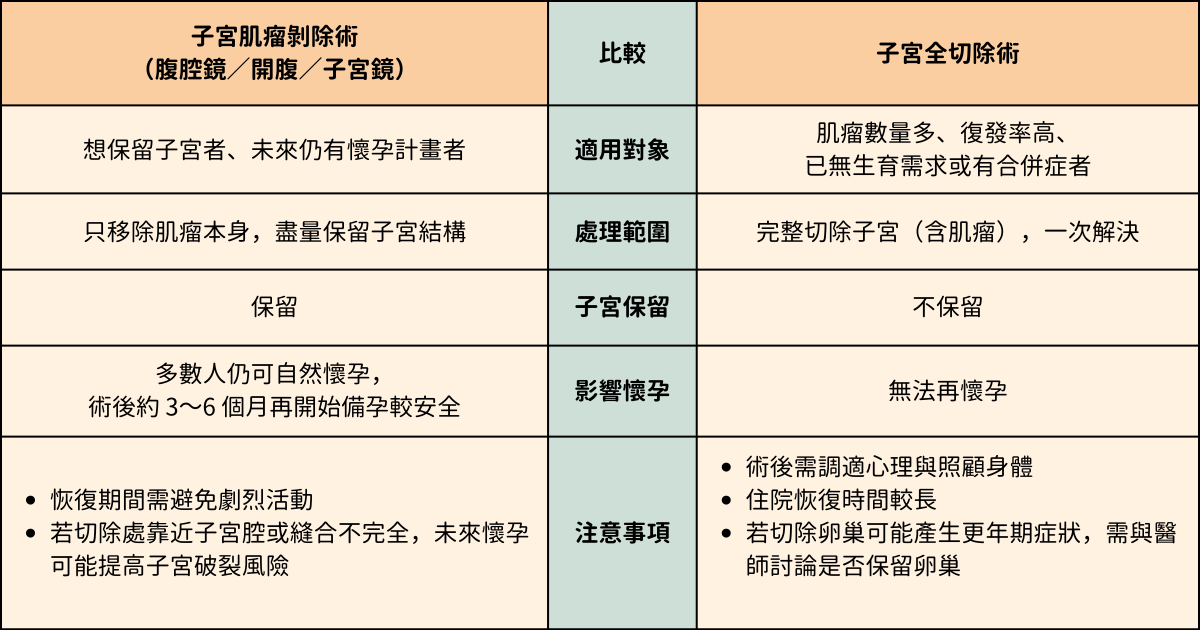
※上表為臨床常見情境之整理,實際手術選擇仍須由專業醫師評估個人體質、肌瘤位置與生育規劃後決定。
推薦閱讀:
卵巢功能不好如何改善?8 大症狀+飲食建議,中醫同步調理更全面
試管嬰兒(IVF)是什麼?試管嬰兒成功率、流程、費用與補助全解析!
不想開刀怎麼辦?了解藥物與微創手術替代療法
如果你對傳統開腹手術有所顧慮,或因健康因素無法進行大範圍手術,現在有越來越多不需開腹、恢復期短的治療方式可以選擇,包含藥物控制、微創介入手術、無切口高科技療法等。以下是 3 種非傳統手術的子宮肌瘤治療方式,我們建議依據個人體質與生育規劃,與醫師討論最適合的方式:
▌藥物治療
透過調整荷爾蒙濃度,藥物治療可以暫時抑制雌激素分泌,幫助縮小肌瘤並減輕出血症狀。這類療法多半用於手術前的短期處理,或症狀較輕時的初步控制。如果有中長期控制需求,可與醫師討論新一代 GnRH 拮抗劑(如 elagolix 或 relugolix)搭配低劑量雌孕激素(add-back 療法),這樣能減少骨質疏鬆與潮熱等副作用。不過需注意,這類治療屬於暫時性抑制,停藥後仍可能復發。
▌子宮肌瘤栓塞術(UAE)
子宮肌瘤栓塞術是一種微創介入手術,透過導管將微小顆粒注入供應肌瘤的血管,阻斷血流使其逐漸缺血壞死並縮小。這項療法適合肌瘤多發、無生育計畫,或不適合接受傳統手術的族群。有些患者在治療後仍可自然懷孕,但妊娠期間的胎盤變化或流產機率可能略有增加。
▌海扶刀
海扶刀屬於新型的非侵入式治療,透過高強度聚焦超音波產生熱效應,來破壞肌瘤或子宮腺肌症病灶,不需開刀,恢復期也較短。根據臨床數據顯示,一項於 2020 至 2023 年間針對 435 位子宮肌瘤與 78 位子宮腺肌症患者的研究顯示,HIFU 的治療成功率分別達 94.71% 與 96.15%,且治療後 1 至 6 個月內,病灶體積明顯縮小,過程中也未發現嚴重副作用。
不過,並非所有肌瘤都適合進行海扶刀治療。雖然目前數據支持其在縮瘤與緩解症狀上的效果,但關於孕期安全性與懷孕成功率仍在觀察階段,有生育計畫者建議與醫師充分討論後再決定是否採用。同時,由於海扶刀屬於自費療程,費用相對較高,也需納入考量。
▌子宮肌瘤治療方式比較表
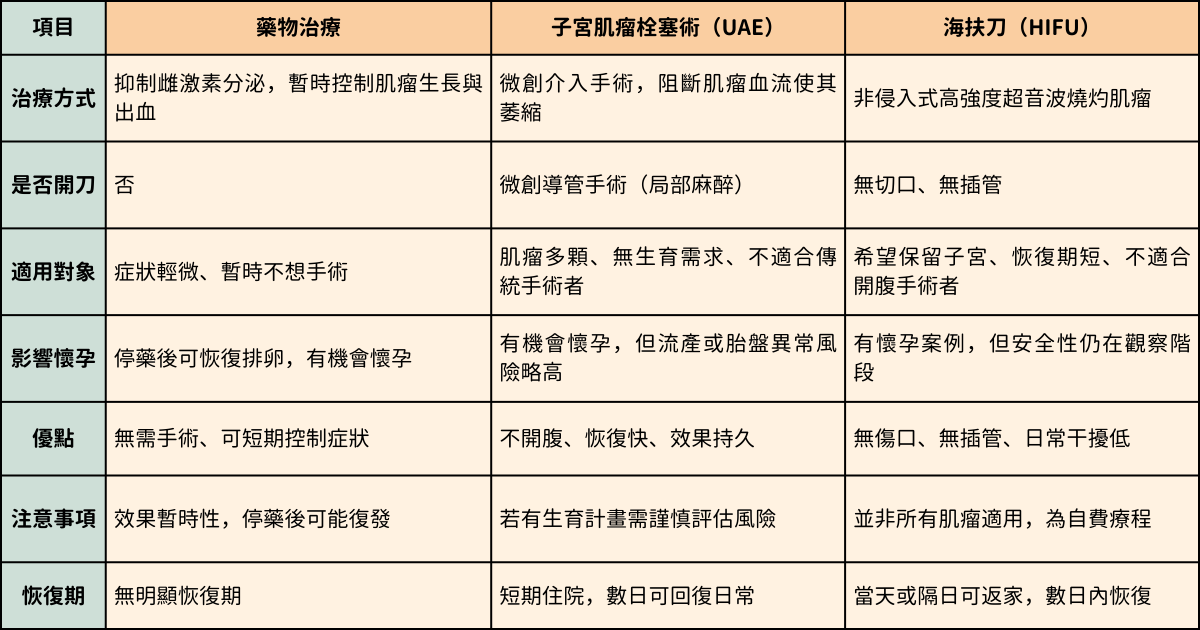
擔心子宮肌瘤影響生育?推薦 TFC 專業評估
當子宮肌瘤影響到子宮內膜,或壓迫子宮腔的結構時,可能會讓胚胎著床變得困難,也會增加不孕和流產的風險。如果妳正準備懷孕,建議儘早尋求專業協助,掌握合適的治療與受孕時機。
TFC 臺北生殖中心提供完整的不孕症檢查與生殖醫學服務,會依據肌瘤的位置、大小和妳的身體狀況,協助規劃適合的懷孕方案。若排卵功能正常、輸卵管通暢,可以考慮人工受孕,療程相對簡單、負擔也較低。如果肌瘤已經影響子宮環境,或曾經歷多次懷孕失敗,也可評估是否採用試管嬰兒療程,透過尖端技術協助挑選胚胎並安排植入時機,提高受孕成功率。
立即加入 TFC 臺北生殖中心 LINE 官方帳號,預約專業評估服務,由資深生殖醫學團隊協助妳了解身體狀況,規劃專屬的懷孕方案。
推薦閱讀:



