医療技術の急速な発展により、体外受精(IVF)は、子どもを授かるのが難しい夫婦にとって、夢を実現するための希望のひとつとなっています。
しかし、「体外受精をすれば、将来生まれてくる赤ちゃんの性別を選べるのでは?」と疑問に思うご夫婦も少なくありません。
本記事では、法的側面と技術的側面の両面から、この「体外受精で性別を選べるのか?」という疑問について詳しく解説し、その誤解を解き明かしていきます。
体外受精で性別は自由に選べるの?性別の選別は合法?
体外受精で将来の子どもの性別を自由に選べるのでしょうか?
台湾の《人工生殖法》第16条第3項によると、国内で人工生殖医療を行う際には「胚の性別を選択してはならない」と明確に規定されています。したがって、体外受精で性別選択のサービスを提供していると謳う病院や生殖医療センターがあれば、それは違法行為にあたります。
ただし、夫婦のいずれか一方が血友病、色覚異常(色盲)、脊髄性筋萎縮症など、性別に関連する遺伝子疾患を持っている場合に限り、PGT-A(着床前遺伝子検査)を通じて胚の性別を知ることが可能です。これは、遺伝子疾患を持つ胎児が生まれるリスクを回避または軽減するために行われます。

体外受精技術まとめ:第1世代から第3.5世代まで徹底解説!
体外受精(In Vitro Fertilization、IVF)とは、採取した卵子と精子を体外で受精・培養し、その受精卵(胚)を子宮に戻すことで妊娠を目指す、生殖補助医療の一つです。現在では、不妊治療における最も効果的な標準治療法とされています。
体外受精の技術は日々進化しており、初期の「第1世代」従来型IVFから、AIによる胚選別が可能となった「第3.5世代」まで発展を遂げています。それぞれの世代には特徴的な技術と適応ケースがあり、目的に応じて使い分けられています。
本記事では、現在広く使用されている4つの体外受精技術について、詳しく解説していきます。
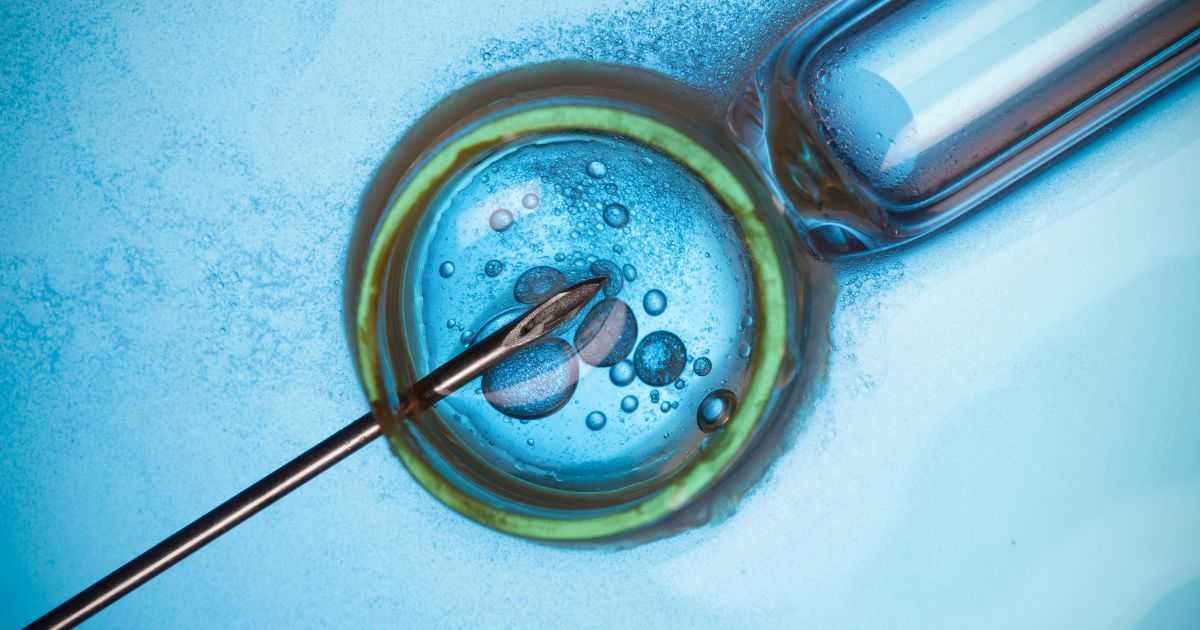
第1世代の体外受精:ふりかけ法(従来型体外受精)
第1世代の体外受精技術とは、質の良い精子と卵子を一定数採取し、培養皿の中で一緒に培養液に入れて受精を促す方法です。この方法では、精子と卵子が培養液の中で自然に結びついて受精が起こります。もっとも基本的な体外受精の方法とされています。
第2世代の体外受精:顕微授精(ICSI)
第2世代の体外受精技術である「顕微授精(ICSI)」は、精子の数が少ない場合や運動能力が低い場合に用いられる方法です。この技術では、顕微鏡を使って最も運動能力が高く、形の良い精子を1つ選び、卵子の細胞質に直接注入します。これにより、体外での受精が確実に行えるようになります。
第3世代の体外受精:着床前染色体検査(PGT-A/旧PGS)
着床前染色体検査(PGT-A:Preimplantation Genetic Testing for Aneuploidy、旧称PGS)は、体外受精で得られた胚を子宮に戻す前に、染色体の数に異常がないかを調べる検査です。
染色体の数に異常がある胚の移植を避けることで、より質の高い胚を選び、正常な染色体を持つ胚の着床率を高めるとともに、流産のリスクを減らすことを目的としています。
PGT-A(着床前胚染色体異数性検査)は、胚を培養し、5〜7日目に胚盤胞に達した段階で、その栄養外胚葉(トロフォエクトダーム)から一部の細胞を採取し、染色体異常の有無を調べる検査です。 この検査では、将来胎児になる「内部細胞塊(インナーセルマス)」には影響を与えないため、安全に実施することができます。PGT-Aを行うことで、染色体異常のある胚を事前に除外することが可能になります。
以下のような方には、PGT-Aの実施について医師とご相談されることをおすすめします:
-
35歳以上で妊娠を希望される方
-
流産を繰り返している方
-
体外受精を複数回行っても妊娠に至っていないご夫婦
-
ご家族に遺伝性疾患や染色体異常のご病歴がある方
また、忘れてはならないのは、「PGT-A検査を行ったからといって、必ずしも妊娠が成功するわけではない」という点です。

胚の発生生物学の観点からは、胚の成長過程において遺伝子の発現が動的に変化することが知られています。この遺伝子発現が正確に制御されることで、胚は正常に発育し、健康な赤ちゃんが生まれる可能性が高まります。
第3.5世代の体外受精:タイムラプスによる胚発育モニタリングとKIDスコアを用いたAI選別
タイムラプスインキュベーター(Time-Lapse)は、顕微鏡とカメラを組み合わせた装置で、胚が分裂・成長する過程を連続的に観察できるように設計されています。
この装置は10分ごとに1枚の画像を撮影し、それらを連結することで、胚の発育全体を記録します。これにより、胚の成長過程を詳細かつ明瞭に観察することが可能となります。
従来型の培養器と比較して、タイムラプスインキュベーターでは、胚を観察する際に培養皿を取り出す必要がなく、すべての過程が培養器内で行われます。これにより、胚は外的要因から影響を受けることなく、温度、湿度、ガス濃度、pH値の変動などによる干渉を避けることができます。このため、胚は専用の「個室」で安全に成長することができます。

さらに、タイムラプスインキュベーターを使用すると、胚の発育過程を記録した映像をAIのビッグデータ分析と組み合わせることができます。これにより、高品質の胚を選別し、妊娠成功率を高めることが可能となります。
赤ちゃんを迎える第一歩は、TFC台北生殖医療センターで!

TFC台北生殖医療センターは、「台湾体外受精の父」として知られる曾啓瑞(ソウ・ケイズイ)医師が率いる専門チームによって運営されています。
医師チームの平均キャリアは20年以上と豊富で、体外受精の成功率は約70%を誇ります。さらに、TFCは台湾で唯一、国家品質標章「SNQ(Symbol of National Quality)」を取得している生殖医療機関でもあります。
高品質・高規格の体外受精用胚培養ラボを完備しており、環境・設備・機器のすべてが国際基準に準拠しています。台湾でも数少ない「陽圧ラボ(ポジティブプレッシャーラボ)」を採用し、1,000万台湾ドル相当のタイムラプスインキュベーターを3台導入。胚の発育状況を常時モニタリングしています。
在籍する胚培養士は、豊富な実績と専門知識を有しており、胚の発育状況を的確に把握しながら、それぞれの状況に応じて最適なタイミングで医師と情報を共有しています。
TFCは台北市の中心に位置する高級オフィスビル内にあり、アクセスも便利で、設備も非常に充実しています。それでいて、治療費は他のクリニックや一部の大学病院とほとんど変わりません。
検査から治療、アフターケアまでを一貫してサポートするワンストップサービスを提供しており、院内は落ち着いた雰囲気。軽食や術後のお食事、ブランケット、充電設備など、嬉しい心配りも随所に感じられます。
安心して妊娠を目指せるだけでなく、心も体も大切にされる、トータルなサポートを受けていただけます。


